9月29日,药物所李平平课题组在Nature Communications(《自然-通讯》)在线发表题为“Prolonged Glucagon Exposure Rewires Lipid Oxidation and Drives Diabetic Kidney Disease Progression”(长期暴露于胰高血糖素重塑脂质氧化并推动糖尿病肾病进展)的研究论文。该研究发现,长期暴露于胰高血糖素加剧了脂质积累,而非促进脂质氧化,从而加剧了早期糖尿病肾病(DKD)中的肾脏损伤。靶向胰高血糖素信号通路可显著抑制DKD的进展。
DKD作为糖尿病的严重并发症之一,是诱发慢性肾脏病与终末期肾脏病的重要因素,病情进展至终末期常导致肾衰竭。流行病学数据显示,约 40% 的 2 型糖尿病患者及 30% 的 1 型糖尿病患者会逐步发展为DKD。值得注意的是,1 型与 2 型糖尿病患者均普遍存在高胰高血糖素血症,其血清胰高血糖素水平约为健康人群的 2.6 倍。在DKD的发病机制中,肾小管功能异常往往早于肾小球病变出现,且可评估糖尿病肾病的进展。该研究发现,注射胰高血糖素会显著加剧小鼠肾脏脂质堆积与组织损伤,并导致早期DKD小鼠肾脏近端小管、足细胞及线粒体出现明显形态学改变。该实验结果与临床研究结论一致——有临床数据表明,患者血清胰高血糖素水平与估算肾小球滤过率呈正相关。
为探究干预胰高血糖素通路的治疗潜力,该研究通过特异性敲低或敲除肾小管上皮细胞中的胰高血糖素受体(Gcgr),可有效抑制DKD的病理进程;同时,采用抗 GCGR 抗体进行治疗,也能显著改善 1 型与 2 型糖尿病引发的DKD相关病变,为DKD的临床治疗提供了新的潜在靶点与干预思路。
在作用机制的探索中,该研究发现,与短期胰高血糖素刺激产生的效应不同,近端小管上皮细胞(PTECs)若长期暴露于胰高血糖素环境,会出现胰高血糖素作用反转的现象(即“胰高血糖素反转”)。胰高血糖素并非通过促进脂质氧化发挥作用,而是借助 Gcgr-PKA-Creb-mTORC1 信号通路,显著增强近端小管上皮细胞内的脂质生成过程。该研究首次明确并强调了胰高血糖素 / Gcgr 信号通路在近端小管上皮细胞脂肪生成调控及DKD病理进展中的全新作用,也为深入理解DKD发病机制提供了理论补充。
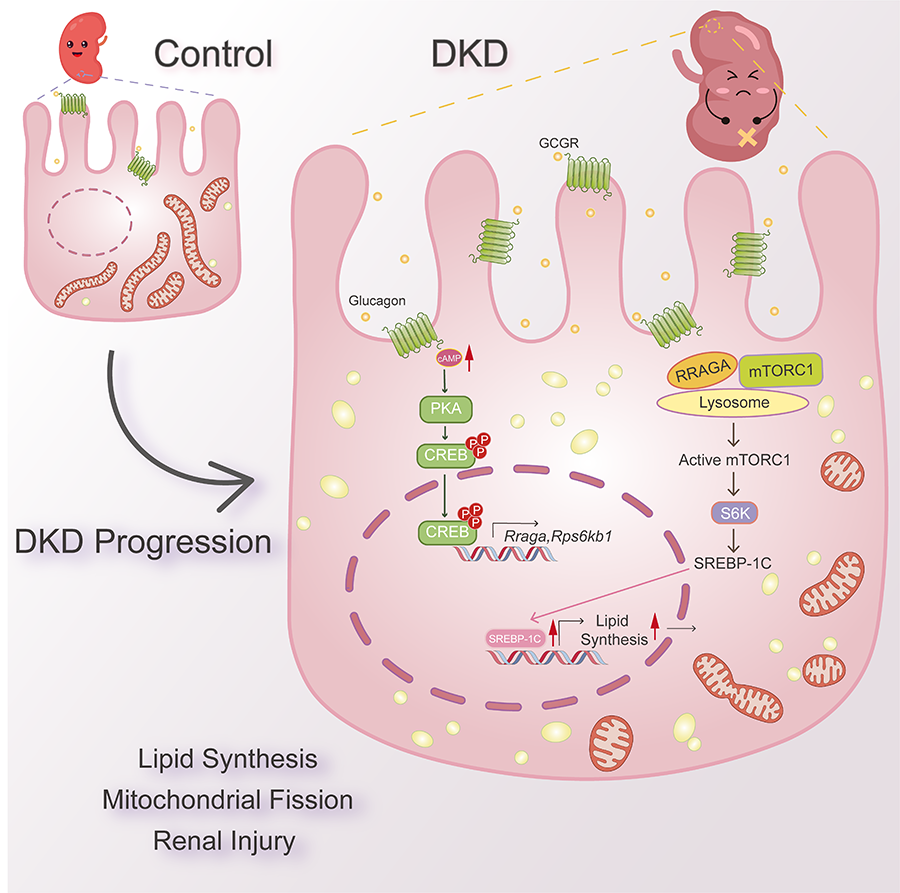
图 胰高血糖素及其受体增加PTEC脂质生成并促进DKD发生
该研究得到国家自然科学基金(82473984)、中国医学科学院医学与健康科技创新工程(2021-I2M-1-016)、北京市教委(BJJWZYJH01201910023028)和科技部(2017YFA0205400,2018ZX09711001)等基金资助。副研究员柳星峰、博士研究生陈婧文和博士研究生顾生颖为该论文的共同第一作者,李平平研究员和崔冰研究员为共同通讯作者。
论文链接: https://doi.org/10.1038/s41467-025-63529-5

